どうも、マツイです!
今回は、子育てについて、まとめていこうと思います。
子育てって、いつから、子育てに入るんですかね?
子供の教育をどうしようか、というのはもちろんですが、
どんな風に接したら良いのか?というのも、子育てですよね。
今回は出産後、退院前に生じる新生児の変化である、新生児黄疸についてまとめました。
入院中のお母さんやお父さんが、「新生児黄疸」といわれたけど、問題は無いのか?
どのような治療が必要なのか?ということについて、疑問が解消できると良いなと、思います。
新生児黄疸ってなに?
[speech_bubble type=”fb” subtype=”L1″ icon=”dakane.jpg” name=”だーかね”]新生児って赤ちゃんのことやろ?黄疸って何なの?[/speech_bubble] [speech_bubble type=”fb” subtype=”R1″ icon=”dagasoregae.png” name=”とっちゃん”]身体が黄色くなる奴だよね。肝臓が悪い人がなるんじゃないの?[/speech_bubble] [speech_bubble type=”fb” subtype=”L1″ icon=”matsui.jpg” name=”マツイ”]そうですね。新生児黄疸は、赤ちゃんが、黄色くなることなんだけど、肝臓の病気ではないんです。[/speech_bubble]そもそも、黄疸ってなに?
「黄疸」っていうのは、血液に含まれる「ビリルビン」という物質が多くなることで、皮膚が黄色く見えることをいいます1)。
ビリルビンってなに?
血液の成分は、免疫を担当する白血球、酸素を運ぶ赤血球、出血を止める血小板などにより成り立っています。
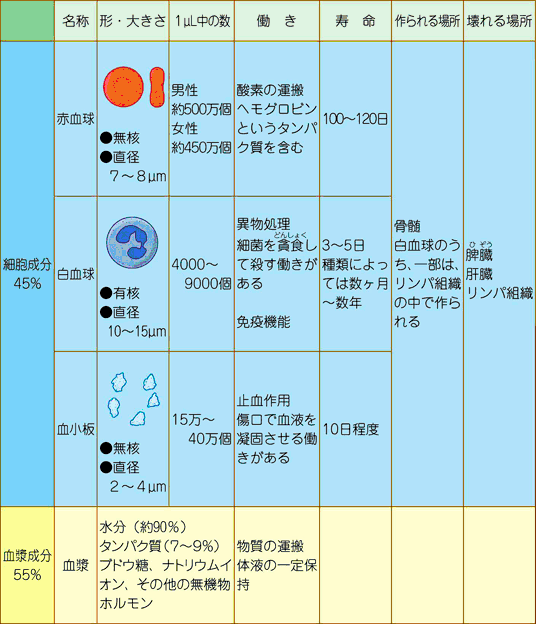
(こちらより引用:日本血液製剤協会)
この赤血球の成分であるヘモグロビンが、主に酸素を運ぶ役割をするのです。
実は赤血球や白血球などの血液成分には、寿命があるのです。
生まれたときから、ずっと同じ血球成分という訳ではないんですね。
だから、貧血の人が、薬を飲んだり注射したりすると、新しく血球成分が作り出されるため、ヘモグロビンの量が増えたりするのです。
では、寿命を迎えた赤血球はどのような運命を辿るのでしょうか。
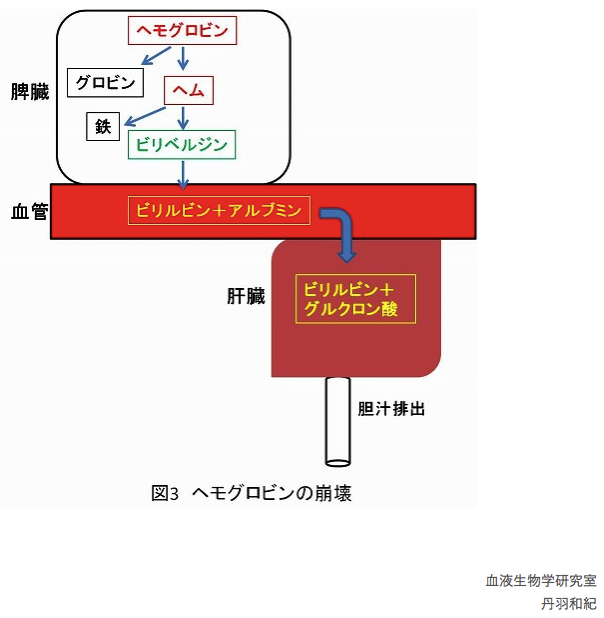
(こちらより引用:東邦大学 理学部 生物学科)
ヒトの臓器の1つである、脾臓でそれは起こるのです。
寿命を迎えた赤血球は、脾臓で分解されます。この分解されることを、「代謝」というのです。
赤血球が分解されるということは、その成分である「ヘモグロビン」も当然分解されます。
ヘモグロビン=ヘム+グロビン
グロビンは、たんぱく質のもとであるアミノ酸に分解され、身体の1部分に再利用されます。
ヘムは、鉄とビリルビンに分解されます。
そう。鉄が酸化し酸化鉄になることを利用して、全身に酸素を運ぶことが出来るのです。
だから、貧血にはレバーなどの鉄分が含まれた物を食べる、というわけですね。
ようやくでてきた、ビリルビン。
これは、肝臓でグルクロン酸という成分と合体し、胆汁として排出されます。
胆汁は、脂肪分の分解に役立つ消化液です。
肝臓は、ビリルビン以外にもアルコールの分解など、毒物の処理をおこなう臓器なのですが、肝臓の機能が低下し解毒機能が低下すると、ビリルビンとグルクロン酸を合体させることが出来ず、血液中のビリルビンが上昇し、身体が黄色くなる、というわけです。
[speech_bubble type=”fb” subtype=”R1″ icon=”dagasoregae.png” name=”とっちゃん”] ほら!やっぱり肝臓が悪いと黄色くなるんやないか![/speech_bubble] [speech_bubble type=”fb” subtype=”L1″ icon=”dakane.jpg” name=”だーかね”] 赤ちゃんは、酒でも飲んで生まれてくるんか?[/speech_bubble] [speech_bubble type=”fb” subtype=”R1″ icon=”matsui.jpg” name=”マツイ”] HAHAHA[/speech_bubble]どうして、生まれた赤ちゃんが黄疸になるの?
新生児(生まれたての赤ちゃん)は、いくつか大人と異なる点があるのです1)。
・大人より、赤血球の割合が多い
・大人より、赤血球の寿命が短い
・大人より、肝臓の機能が未熟
・ビリルビンの成分が、腸管より再吸収されやすい。
・ビリルビンを胆汁にする能力が低く、腸管からも再吸収されるため、ビリルビンが減りづらい。
そう。病気により肝臓が悪い人と比較し、生まれたての赤ちゃんだからこそ、黄疸になりやすい、という特徴があります。だから、必ず黄疸は出ますし、必ずしも治療が必要というわけではありません。
ビリルビンが高い状態は、問題になるの?
そう。必ずしも治療が要らないということは、問題にならない場合もあるということですよね。
そもそも、ビリルビンが高い状態が続くと、どのような問題が生じるのでしょうか?
ビリルビンが高い状態になると、血液脳関門をビリルビンが通過します。
血液脳関門っていうのが、ポイント。
血液脳関門は、脳内に毒物が入らないようにしているバリアのこと。
よく、「脳に効く」といわれる成分が入っている、お菓子やサプリメントがありますが、この血液脳関門を通過できない成分だったりします。例えば、GABAとか。
そして、ビリルビンはこの血液脳関門を通過するわけです。
脳内に、ビリルビンが入ると、神経の一部に沈着し核黄疸(ビリルビン脳症)を引き起こします。
ビリルビン脳症によって、脳に障害が生じ、手足の麻痺や聴覚障害、知能障害など重度の障害を引き起こす場合もあるのです。
そのため、ビリルビン濃度により、治療を行ったり、様子を見たりするのです。
ビリルビン濃度が高いときは、どのような治療があるの?
新生児黄疸の治療は、核黄疸(ビリルビン脳症)を防ぐために行うことが理解できたと思います。
そして、濃度が高く、治療対象となった場合には、大きく分けて2種類の治療が行われます。
それが、光線療法と交換輸血です。
光線療法
光線療法の歴史と仕組み
1950年代後半、Cremerらにより、光線療法が開発されました。
これは、ビリルビンに光を当てると形を変えることを発見。
もともと、ビリルビンは脂溶性なのですが、光を当てると水溶性に変化するのです。
そのため、新生児に光を当てることにより、ビリルビンの形が変化し、胆汁や尿中に速やかに排出され、血中ビリルビン濃度が低下する、というわけです。
光線療法の適応基準は?
日本人は、欧米諸国と比較し、高ビリルビン血症のリスクが高いとされており、世界的なガイドラインをそのまま適応するのは困難という特徴があります。
そのため、日本独自の基準が複数開発されており、良く使用されるのが、「村田・井村の基準」や「中村の基準」です。
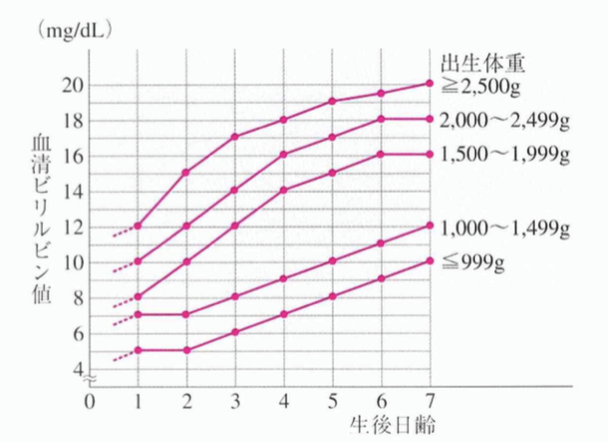
(村田の基準)
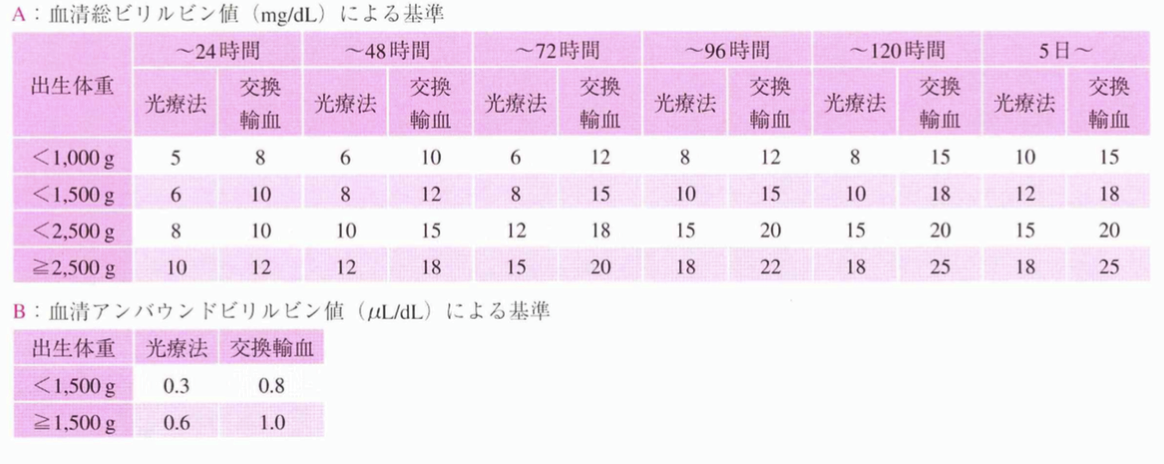
(中村の基準)
(上図2枚、2)より引用。)
これら基準を上回るビリルビン値になるようであれば、光線療法や交換輸血が実施されます。
どうやってビリルビン値を測定するの?
黄疸は、様々な原因により血液中のビリルビンが増加することにより、生じると説明しました。
ということは、血液中のビリルビンの量を知る必要があります。
したがって、採血が必要なのですが、新生児はビリルビンが上昇しやすく、多くの場合経過観察で終了します。
そのため、全員毎日採血をしていると、赤ちゃんに大きな負担がかかってしまうのです。
そこで、大活躍するのが「経皮的ビリルビンメーター」です。
経皮的ビリルビンメーターは、様々なメーカーから発売されています。
私が実際にみたことがあるのは、ミノルタ黄疸計。
これらに共通しているのは、おでこにかざすことにより、現在の経皮ビリルビン値がどれくらいかを教えてくれることです。
もちろん、最終的には採血をしなければならないのですが、12mg/dLまでは、血液中のビリルビンと似たような数値をとるといわれているため3)、基準値に近くなったとき、上昇してきたときは、実際に採血をしてビリルビンの量を確認します。
どのように光線療法は行われるの?

(こちらより引用:https://pl.wikipedia.org/wiki/Fototerapia_noworodka)
光を当てることで、脂溶性のビリルビンを水溶性のビリルビンに変換させることが重要です。
そのため、光線療法の効果は、光の強さや照射の面積に比例します1)。
光が強ければ強いほど、光が当たる面積が広ければ広いほど、効果があるという訳ですね。
そのため、赤ちゃんを裸にして行います。
ただ、目への影響を踏まえ、アイマスクを着用します。
また、睾丸や卵巣を保護する目的で、オムツを着用します。
「性腺を保護するため」なんて、よく書かれたりします。
だから、写真のように日焼けサロンのような、バカンス中のような感じになるんですね。
基本的に、長くあてればあてるほど治療効果が出るので、授乳やオムツ交換など必要最低限のことを除き、光を当て続ける必要があります。
光線療法の治療時間と副作用はないの?
[speech_bubble type=”fb” subtype=”R1″ icon=”dagasoregae.png” name=”とっちゃん”] これってどれくらいの時間照射するんや?[/speech_bubble] [speech_bubble type=”fb” subtype=”L1″ icon=”matsui.jpg” name=”マツイ”]だいたい、12時間〜24時間連続で当て続けます。[/speech_bubble] [speech_bubble type=”fb” subtype=”R1″ icon=”dakane.jpg” name=”だーかね”] そんなに日焼けサロンにいたら、かりっかりやないかい![/speech_bubble]そうなんです。光に長時間当てることにより、当然副作用もでてきます。
ただ光線療法を実際に行うようになることは、珍しくありません。
だから、医療者からの説明は、簡単なことが多く、副作用も「ほとんどない」と説明されることさえあります。
しかし、何事も初めてのお母さん、お父さんだと「ほとんど」ってどういう意味なんだろう?と考えてしまうこともありますよね。
実際に、副作用はありますし、起こる確率は0%ではありません。
どのような副作用があるのか、そして発現した場合はどのような対処がなされるのか、事前に知っておくと安心することも多いと思います。
まず、代表的な副作用。
これは、強い光を浴びることにより、生じる副作用です。
- 網膜毒性
- 性腺毒性
これらは、アイマスクを着用し、オムツを着用することにより、予防することが出来ます。
そのため、光線療法を行い、予防をしっかりと行っていれば、後遺症として残ると考える医師はそこまでいないようです。
次に、オムツ、アイマスク以外を着用せず、光を直接浴びるため、使用する機器により、不感蒸泄が増え、脱水のリスクが上昇します。
そのため、治療中は治療前よりほ乳頻度を増やすよう指示が出る場合もあります。
輸液を考慮する場合もありますが、ほ乳ができていれば、何もしないことがほとんどです。
そして何より、長時間光を当てなければならないという点や、アイマスクをしなければならないという点から、赤ちゃんとお母さんが接触する時間が減少してしまうということ。
このあたりは、医療者からのサポートが必要ですが、お母さんやお父さんも、今治療を受けて頑張っているんだという認識を持つことが大切だと思います。
そして、医療者側から会うことが出来る、ほ乳して欲しいと依頼されたら、是非よろこんで対応しましょう。
少しでも会える時間を、大切にしましょう。
12時間〜24時間、光線療法を行った後は、再度採血をして充分ビリルビンが低下したことを確認します。
ただ、油断が出来ないのが、この後。
治療後24時間したら、再度採血を行います。
中にはリバウンドでビリルビン値が上昇することがあるのです3)。
また、光線療法により水溶性のビリルビンがどんどん増え、胆汁や尿中から排泄されます。
しかし、胆汁から腸管へ排出されず、うっ滞する赤ちゃんがいます。
そのような赤ちゃんは、治療中に、皮膚の色がどんどん緑褐色になっていきます。
おしっこのいろも褐色の色調を帯びるようになり、ほ乳できなくなったり、あまり動かなくなります。
これは、「ブロンズベビー症候群」という状態です4)。
このような状態が看られた場合には、他の治療法(交換輸血)が適用されます。
交換輸血って?
交換輸血とは、その名前の通り、血液全てを入れ替えるもの。
ビリルビンを取り除きたいときはもちろんのこと、お母さんとの血液型と合わず、自分の血液とお母さんから移動してきた抗体と戦ってしまう新生児溶血性黄疸のときにも、行われます5)。
新生児溶血性黄疸の時には、お母さんから移動してきた抗体を除去できるため、血液内で自分の血液と戦うものがいなくなるというわけです。
赤ちゃんの太い血管に管を入れて、輸血を入れつつ、古い血液を取り除かなければならない、大変大規模な治療になります。
そのため、治療を開始する際には、十分な説明が行われると思います。
もし、仮に行わなければ、しつこくこちらから聞きましょう。
医療者側は「え?あのとき説明したでしょう」と感じることが常です。
しかし、家族側は「緊張していて覚えていない」ことが多いのです。
是非、メモや録音など、もっているデバイスはフル活用で望み安心して治療をサポートしていけるよう環境を整えましょう。
まとめ
分娩という一大イベントが終わっても、あれやこれやと手続きが多いのがこの時期。
先生や助産師さん、看護師さんから同意を求められると、不安がつきまとうことも。
是非、そんな不安を解消し、治療に望みサポートしていきましょう。
引用文献
1)和田雅樹:光線療法,ネオネイタルケア,20(5)p.444-450,2007.
2)久保井徹:光線療法,小児科診療,78(1),81-86, 2015.
3)鹿嶋晃平:新生児黄疸(新生児高ビリルビン血症),https://www.jmedj.co.jp/premium/treatment/2017/d220202/,2018.08.05閲覧.
4)米谷昌彦, 中村肇:光線療法,産婦人科治療,68(5).p.730-732,1994.
5)吉田茂樹, 山田秀人:8.交換輸血,産婦人科治療,100(増刊),p.553-557,2010.